Содержимое
Легочная гипертензия представляет собой патологическое состояние легочных сосудов, когда они сужаются, гипертрофируются, фиброзируются. Почему она возникает? Каковы ее симптомы проявления? Какие современные методы лечения применяются при этом заболевании?
Специфика легочной гипертензии
Специалисты под легочной гипертензией (ее еще называют артериальной) понимают преувеличенное давление в артерии легких. Такое состояние патологического развития может оказать влияние на нагрузку правого желудочка сердца в виде сердечной недостаточности. В связи с этим легочная гипертензия объединяет в себе целую группу заболеваний, что характеризуются не просто скачком легочного сосудистого сопротивления, а его прогрессивным ростом.
Нормативы для измерения давления в артерии легких устанавливает ВОЗ:
- систолическое – от 23 до 30 мм ртутного столба;
- диастолическое – от 7 до 15 мм ртутного столба;
- среднее – 12 мм ртутного столба.
Диагностируют эту патологию в том случае, когда средний показатель артериального давления:
- в спокойном состоянии не превышает 25 мм ртутного столба;
- во время физической нагрузки до 35 мм ртутного столба.
Причинами таких отклонений специалисты называют:
- болезни легких паренхиматозного типа (хронические обструктивные, интерстициальные, диффузный пневмонит, респираторный дистресс-синдром);
- болезни легочной артерии (эмболии, тромбозы, системные васкулиты, дистальный стеноз, повышение объема кровотока в результате врожденных пороков сердца, открытых артериальных протоков);
- недостаточность в левом желудочке сердца (ишемия, пороки аортального клапана, кардиомиопатия, миокардиты);
- обструкция в легочных венах (тромбоз – легочный венозный, медиастинальный фиброз);
- чрезмерное давление в левом предсердии (опухоли, тромбозы, митральный стеноз и т. д.);
- прием некоторых лекарственных средств.
Как видим, легочная гипертензия в основном бывает вторичного типа, так как для первичного типа причины ее появления отсутствуют.
Подобная патология характерна для женщин, мужчины болеют этим заболеванием в два раза реже. Возрастной порог пациентов с подобным диагнозом – это 35 лет. Хотя прослеживается и семейная предрасположенность к развитию легочной гипертензии первичного типа.
Симптоматика легочной гипертензии в различных проявлениях
Патологические отклонения в легких обычно протекают в тяжелой форме, так как напрямую связаны с повышением давления в артерии – в два раза и больше, чем установленные нормативы. Пациент страдает от:
- Болевые ощущения в области сердца и печени (чаще всего имеют постоянный характер).
- Обморочные состояния (могут проявляться в результате гипоксии мозга, хотя в большей степени характерны для первичного типа данного заболевания).
- Одышки (изначально только при повышенной физической нагрузке, позже и в спокойном состоянии).
- Отечность в стопах и голенях (в случае легочно-сердечной недостаточности).
- Отхаркивание кровью (отмечается при чрезмерном увеличении артериального давления в легких).
- Повышенная утомляемость и общая слабость.
- Хриплый голос (этот симптом связан со сдавливанием нервного окончания, которое происходит из-за расширения легочной артерии).
Кроме перечисленных основных симптомов, больной может ощущать дискомфорт в грудной клетке атипичного характера, с головокружениями и предобморочными состояниями. Это происходит в результате недостаточного сердечного выброса – феномен Рейно.
Читайте также: Как правильно принимать Корвалол
При запущенных случаях врачи еще дополнительно наблюдают:
- выбухание правого желудочка;
- щелчок легочного изгнания;
- набухание яремных вен и т. д.
Позже к этим симптомам добавляются застойные явления в печени.
Диагностирование легочной гипертензии
Если вы обратились к врачам (лечением этого заболевания занимается пульмонолог или кардиолог) с явными признаками легочной гипертензии, то вам будет назначен ряд процедур для обследования:
- Катетеризация правых отделов сердца (при этом обязательно измеряется давление не только в стволе артерии легкого, но и в правом предсердии и желудочке).
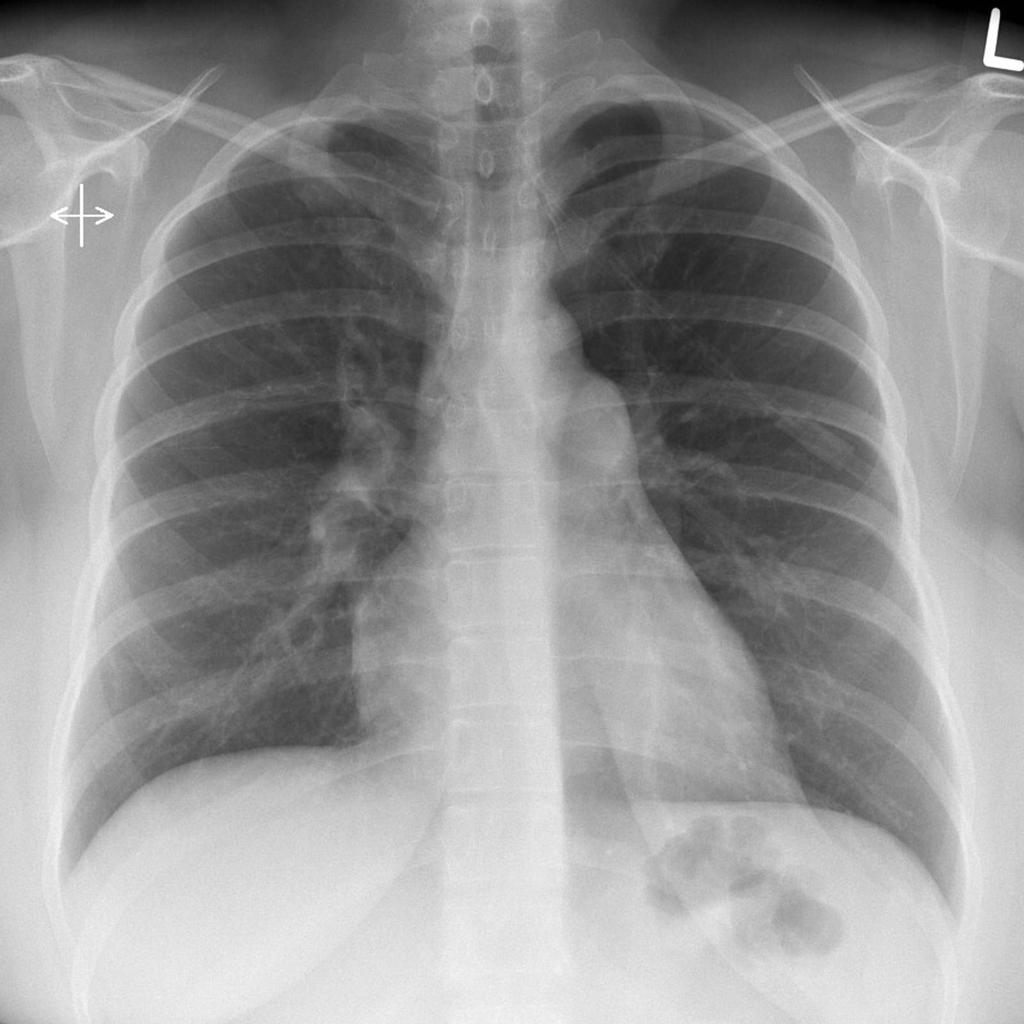
- Рентген области грудной клетки.
- ЭКГ.
- Эхокардиография.
В отдельных случаях назначается биопсия легких, ангиопульмонографию, компьютерную томографию легких.
Помимо обследования, проводятся лабораторные анализы:
- мокроты (патологического секрета, выделяемого дыхательными путями при кашле, образующегося при повреждении легочной ткани), для проведения следующих исследований – макроскопического, микроскопического, микробиологического;
- крови в виде общеклинического исследования (это необходимо для выявления концентрации гемоглобина, количества эритроцитов и лейкоцитов).
На основании полученных результатов анализов и обследований квалифицированный специалист поставит диагноз и назначит эффективное лечение.
Методы лечения
Специалисты называют три основных метода лечения легочной гипертензии (в основном это относится к вторичному типу этого заболевания):
- С помощью лекарственных средств:
- антагонистов кальция (эти препараты меняют частоту сокращений мышц сердца, благодаря чему уменьшается спазм сосудов малого круга кровообращения и расслабляется мускулатура бронхов);
- диуретиков (в результате их приема уходят излишки жидкости, в связи с этим снижается давление);
- ингибиторов АПФ (оказывают влияние на расширение сосудов, чем уменьшают сердечную нагрузку и снижают артериальное давление);
- нитратов (для расширения вен нижних конечностей с последующим снижением нагрузки на сердечную деятельность);
- антиагрегантов в виде ацетилсалициловой кислоты (действуют на склеивание эритроцитов и тромбоцитов, их прилипание к внутренней стороне кровеносных сосудов);
- антикоагулянтов, как прямого, так и непрямого действия (препятствуют образованию тромбов – кровяных сгустков);
- бронходилятаторов (они рассчитаны на вентилирование легких со снятием болезненных спазмов в бронхах);
- антибиотиков (не всегда, а только при наличии инфекции бронхолегочного вида);
- ингибиторов фосфодиэстеразы пятого типа (для лучшего тока крови после расширения сосудов, благодаря чему снижается нагрузка на мышцы сердца);
- простогландинов (они эффективно расширяют сосуды, к тому же имеют и другие дополнительные благотворные эффекты – антиагрегационные, цитопротективные и др.).
- Немедикаментозная терапия:
- снижение прима в пищу количества соли и изменение питьевого режима (жидкости также должно быть меньше);
- терапия кислородом (заключается в обогащении крови кислородом, что благотворно влияет на функциональную деятельность ЦНС, снижает уровень накопленных кислот, разрывает цепную реакцию в механизме данной болезни);
- дозированная физическая нагрузка, которая не будет вызывать дискомфортное состояние (это касается одышки, обморочных состояний, болезненных ощущений в области грудной клетки).
- Хирургический метод:
- септостомия предсердная (подразумевает сделанное искусственно отверстие между сердечными предсердиями, в результате этого уменьшается давление и в артерии легких);
- тромбэндартерэктомия (извлечение из легочных сосудов тромбов в виде кровяных сгустков);
- трансплантация легких (в случае развития тяжелой формы данного заболевания, с сопутствующими сердечными болезнями).
Как утверждают специалисты, легочную гипертензию необходимо лечить только в комплексе. При этом допускаются также народные методы лечения этой болезни.
К народным методам лечения относят прием лекарственных растений (но только по предписанию лечащего врача). Обычно это настои:
- из плодов красной рябины (она, благодаря содержащемуся в них амигдалину, уменьшает чувствительность клеток к снижению концентрации кислорода в них, а в результате мочегонного действия – исчезают отеки);
- из травы весеннего адониса (это растение действует на организм больного не только как мочегонное средство, но и как обезболивающее).
Также могут посоветовать пить свежий сок тыквы, потому что в нем содержится калий, который полезен при аритмии.
Профилактические мероприятия
Для профилактики возникновения и развития легочной гипертензии специалисты рекомендуют придерживаться следующих правил:
- Отказаться от вредных привычек (алкоголя и табакокурения) и вести здоровый образ жизни.
- Не пренебрегать лечением основного заболевания, в результате которого может развиться вторичная форма легочной гипертензии.
- Регулярно заниматься спортом (но физические нагрузки должны быть строго дозированы), прогуливаться на свежем воздухе.
- Исключить психоэмоциональные нагрузки в виде стрессов, конфликтных ситуаций (это относиться и к работе, и к семье).
Кроме этого, необходимо вовремя стать на диспансерный учет, который показан людям, что входят в категорию риска, то есть имеют заболевания, приводящие к вторичной легочной гипертензии. Если этого не сделать, могут возникнуть нежелательные осложнения – тромбозы легочных артерий, нарушение сердечного ритма, гипертонические кризы, сердечная недостаточность правого желудочка, вплоть до летального исхода.