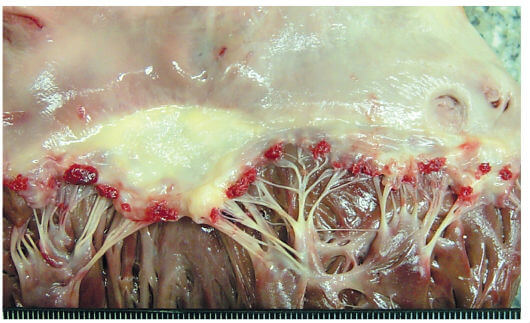
Эндокардит протекает с участием таких симптомов: высокая температура, одышка, сильная давящая боль в груди, кашель, слабость.
Отличительная особенность – утолщение фаланг пальцев (по типу барабанных палочек).
Болезнь может привести к развитию сердечной недостаточности, порока сердца либо поражению аортального или митрального клапанов. В связи со сложностью установки диагноза, при эндокардите аортального клапана количество летальных исходов достигает 30%, в 50% случаев возможен риск рецидива. Это связано с тем, что с момента обращения с первыми жалобами на недомогание до установления правильного диагноза может пройти не менее 50-90 дней, в течение которых в организме больного происходят необратимые патологические процессы. Поэтому медлить при подозрении на эндокардит категорически нельзя. Это именно тот случай, когда лучше перестраховаться.
Читайте также: Симптомы и лечение невроза сердца
Причины поражения
Заболевание может быть косвенным проявлением ревматизма либо имеет инфекционную природу. Возбудителями болезни считаются более 100 микроорганизмов. В числе основных – стафилококки, энтерококки, стрептококки, грибы, а также грамотрицательные бактерии и другие возбудители, проникшие в организм через ротовую полость и носоглотку.
Эндокардит аортального клапана подразделяется на 5 разновидностей по типу происхождения:
- Инфекционный. Начинается всегда остро с изъявлениями тканей сердечного клапана. Язвы покрывают створки митрального клапана или аорты и быстро увеличиваются в размерах. Такие патологические изменения приводят к формированию аневризм на сосудах, которые при неблагоприятном стечении обстоятельств могут лопнуть и стать причиной развития септического инфаркта или образования тромбов. Даже при своевременно оказанной медицинской помощи у большинства пациентов, переживших острый инфекционный эндокардит, нередко в будущем наблюдаются сбои в работе сердечно-сосудистой системы – аритмия, брадикардия, гипертрофия желудочка или сердечная недостаточность.
- Хронический. Затяжная форма отличается менее острыми, но более грозными проявлениями: язвы укрупняются, колонии микроорганизмов локализуются на аорте, митральном либо трехстворчатом клапанах. При разрастании изъявления деформируют стенки сосудов и давят на клапан. Хроническое (подострое) течение болезни не так заметно для пациента, но грозит вероятностью закупорки кровеносных сосудов, очаговых воспалений почек (особенно в клубочках), увеличения селезенки и инфаркта.
- Неинфекционный тромбоэндокардит. Болезнь поражает людей с ослабленным иммунитетом. В группе риска – пожилые пациенты, в анамнезе которых значатся заболевания эндокарда неинфекционной природы. Опасность такой формы заключается в отсутствии выраженной симптоматики и малозаметности протекающих на левом желудочке патологических процессов с образованием крупных тромбов.
- Ревматический. Название свидетельствует о том, что воспаления соединительной ткани происходят на фоне прогрессирующего ревматизма. Специалисты различают 4 вида ревматического эндокардита:
- диффузный с набуханием оболочки без поражения эндотелия;
- острый бородавочный с формированием сгустков или наростов;
- возвратно-бородавочный с поражением клапана;
- фибропластический с образованием плотных наростов.
Читайте также: Симптомы и лечение тампонады сердца
Наиболее опасным считается последний тип.
- Эндокардит Леффлера. В процессе болезни на сосудах формируются очаги погибших клеток, происходит утолщение эндокарда, либо, напротив, сужение камер сердца. При этом соединительная ткань разрастается, закупоривая сосуд.
Причинами возникновения патологии могут быть механические травмы вследствие неудачно проведенных операций, интоксикации, снижение иммунитета или аллергическая реакция на медикаменты.
Важно! Поскольку возбудителями поражения аортального клапана являются различные микроорганизмы, болезнь сложно идентифицировать на ранней стадии. Распознать заболевание можно только в момент формирования тромбов на створках клапанов. Вегетации бывают подвижными (полипы на ножках) и неподвижными (плоские бляшки). Опасными являются подвижные полипы, поскольку они могут оторваться и попасть в кровоток, спровоцировав острый тромбоз.
Симптомы, диагностика и лечение
Определить воспаление внутренней оболочки сердца можно по косвенным признакам:
- Одышка. Наблюдается в основном при физических нагрузках.
- Учащенное сердцебиение, не зависящее от внешних нагрузок.
- Боли в области груди. Возникают на поздних стадиях болезни либо при остром течении.
- Быстрая утомляемость.
- Бледная кожа.
- Наличие испарины без повышения температуры тела.
- Изменяется форма пальцев и ногтя. Пальцы становятся похожи на барабанные палочки с утолщением фаланги. Ногтевые пластины утолщаются и визуально напоминают купол.
- Могут наблюдаться также повышение температуры, повышенное потоотделение, рези в глазах, а также резкое падение зрения.
Для установки диагноза и назначения адекватной терапии понадобится от одного до трех месяцев. Врач может назначить бактериальный посев, анализы крови либо инструментальные методы обследования.
Лечение напрямую зависит от типа заболевания. В случае инфицирования больного обязательно госпитализируют. Для борьбы с возбудителем назначаются антибиотики широкого спектра действия, а для повышения защитных сил организма прописывают иммуностимуляторы и витамины.
Во всех иных случаях пациент может попасть в ревматологическое либо отделение сердечно-сосудистой хирургии, где после проведения тщательного обследования ему проведут курс интенсивной терапии.
Для лечения используются консервативные методы, а при наличии показаний – оперативное вмешательство. После выписки больному требуется соблюдать постельный режим и строго придерживаться предписаний врача.